脈が抜ける・途切れる…房室ブロック(AV Block)|症状・検査・治療
脈が遅い・途切れる・ふらつく…それ、徐脈・洞不全症候群(SSS)かもしれません
徐脈は心拍数が通常より遅い状態を指し、洞不全症候群(SSS)は心臓のペースメーカーである洞結節の機能低下により、脈が極端に遅くなる・長く途切れるなどの異常を生じる不整脈です。
めまい・失神・易疲労・息切れを伴うことがあり、日常生活に影響する場合はペースメーカー治療を検討します。
診断は心電図(ECG)・Holter・イベントレコーダーで評価し、原因薬剤の調整・生活改善・ペースメーカーが主な選択肢です。
関連ページ(不整脈の全体像/病型)
目次
🔍 徐脈・洞不全症候群(SSS)とは
洞不全症候群は、右心房の洞結節の機能低下により、心拍数が遅くなる(洞徐脈)、長いポーズ(洞停止)や洞房ブロックが起こる状態の総称です。
ときに心房細動などの頻脈(Tachy-Brady症候群)を合併し、めまい・易疲労・失神など生活の質に影響します。
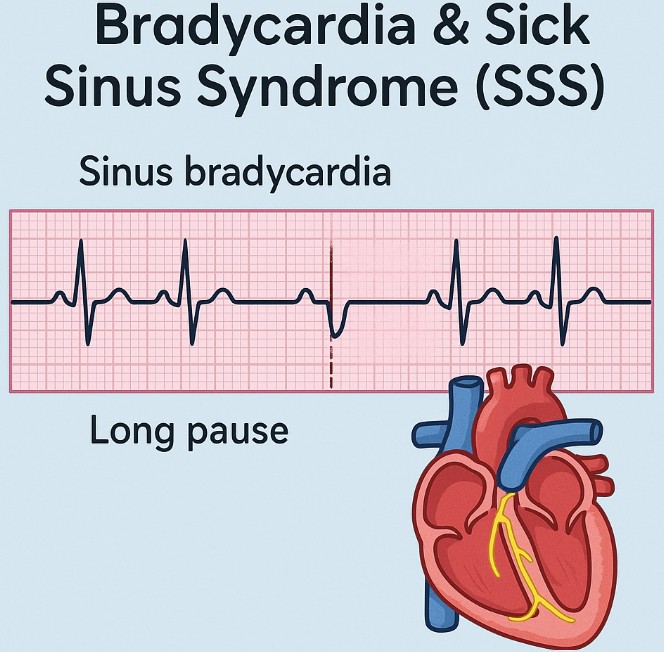
発作性の頻脈を伴うこともあります(Tachy-Brady)。
🩺 主な症状・危険サイン
- 脈が遅い・途切れる感覚、動作時の息切れ・易疲労。
- めまい・ふらつき・失神/前失神、集中力低下、朝のだるさ。
- 夜間や安静時に症状が強い、薬剤(β遮断薬・Ca拮抗薬・ジゴキシンなど)内服中で悪化。
・失神・意識消失、けいれん様の動き
・胸痛や呼吸困難を伴う徐脈
・長時間持続する強いめまい、頻回の転倒
🧪 検査の流れ(ECG・Holter・イベントレコーダー)
- 12誘導心電図: 洞徐脈・洞停止・洞房ブロックの有無、伝導障害を確認。
- Holter心電図/イベントレコーダー: 症状と徐脈・ポーズの関連、日内変動を評価。
- 心エコー: 左室機能・弁膜症・心筋症など基礎心疾患の評価。
- 血液検査: 甲状腺機能・電解質・薬剤濃度など可逆的要因を確認。
- 薬剤レビュー: 徐脈化作用のある薬の用量・併用をチェック。
📊 分類(洞徐脈/洞停止・洞房ブロック/Tachy-Brady)
- 洞徐脈: 安静時に著明な心拍数低下(例:<~50 bpm)。
- 洞停止・洞房ブロック: 長いポーズや一過性の脈の途絶。
- Tachy-Brady症候群: 心房細動などの頻脈と徐脈が交互に出現。
可逆的要因(薬剤・電解質・甲状腺・睡眠時無呼吸など)の評価が重要です。
💊 治療の全体像(原因是正・薬剤調整・ペースメーカー)
1) 可逆的要因の是正
- 薬剤調整(β遮断薬・非DHP系Ca拮抗薬・ジゴキシン・抗不整脈薬など)。
- 電解質異常や甲状腺機能異常の補正、睡眠時無呼吸の評価。
2) 急性期対応
- 症候性徐脈ではアトロピン、反応不十分なら一時的ペーシングを検討。
3) ペースメーカー(恒久的)
- 症候性・長いポーズ・Tachy-Bradyでの薬剤併用困難時に恒久的ペースメーカーを考慮。
- 活動性や合併症に応じてデュアルチャンバー等のデバイスを選択。
🌱 生活習慣・再発/再燃予防
- 服薬管理: 徐脈化作用のある薬は主治医と調整。自己判断の中止は避ける。
- 睡眠・ストレス: 睡眠不足を避け、ストレス緩和を意識。
- 水分・電解質: 脱水を避け、発汗時は適切に補給。
- 安全対策: 失神リスクがある場合は入浴・高所作業・運転に注意。
- ペースメーカー装着後: 定期チェック、スマホ・家電の磁場への基本注意を守る。
🔄 フォローアップと緊急受診の目安
- 再診: 症状・記録に応じて数週〜数か月ごと。デバイス装着後はプログラミング確認。
- 再評価: Holter/イベントレコーダー、必要に応じ心エコー・薬剤見直し。
- デバイス管理: ペースメーカー遠隔/外来チェック、電池残量・リード機能の確認。
・新たな失神・意識消失、胸痛や呼吸困難の出現
・持続する強いめまい、頻回の転倒
・デバイス装着後の創部の発赤・発熱・疼痛の増悪
🏥 当院でできること(0th CLINIC 日本橋)
- 初期評価: 心電図・Holter/イベントレコーダー・血液検査・心エコー。
- 原因是正: 薬剤調整・可逆的因子の検討、睡眠時無呼吸の評価。
- 治療提案: 症状と所見に応じて経過観察/薬剤調整/ペースメーカーを検討。
- 専門連携: ペースメーカー植込み・フォローを専門施設と連携実施。
- 長期管理: 症状とQOLの改善、デバイスの定期チェックを継続。
❓ よくある質問(Q&A)
Q:徐脈・SSSは放置すると危険ですか?
症状が軽く可逆的要因が明らかな場合は改善することもありますが、失神や長いポーズがある場合は外傷・心不全のリスクがあり、評価と治療が必要です。
Q:ペースメーカーは必ず必要ですか?
すべての方に必要ではありません。症状の有無・重症度・可逆的要因の有無で判断し、必要時に検討します。
Q:運動や入浴、日常生活に制限はありますか?
未治療で失神リスクがある場合は一時的に制限することがあります。ペースメーカー装着後は医師の指示に沿って段階的に普段の生活へ戻れます。
Q:装着後の機械や家電の影響は?
通常の家電は問題ありませんが、強い磁場を発する機器は距離を保つなどの注意が必要です(詳細は装着時にご案内します)。
そのほかご不明点は受診時にお気軽にご相談ください。
▲ ページ上部へ戻る
📚 房室ブロック(Atrioventricular Block/AV Block)・診断と治療に関する科学的根拠と外部リンク集
🔬 公的機関・国際機関
- MedlinePlus(NIH):Heart Block(房室ブロック)
- NHS(UK):Heart block(房室ブロック)
- Cleveland Clinic:Heart Block(患者向け解説)
🏛 学会・専門団体ガイドライン
- ACC/AHA/HRS 2018:Bradycardia and Cardiac Conduction Delay ガイドライン(房室ブロックを含む)
- ESC ガイドライン:徐脈・ペーシング/伝導障害関連
- Heart Rhythm Society(HRS):徐脈・ペースメーカ関連リソース
📖 学術レビュー・教科書
- MSD(Merck)Manual:Atrioventricular Block(房室ブロック)
- StatPearls(NCBI Bookshelf):Atrioventricular Block(総説)
🇯🇵 日本の公的情報・ガイドライン
🤝 参考:患者支援・生活管理
これらのリンクは、房室ブロック(AV Block)の症状と診断、
リスク評価、治療(原因薬剤の調整/急性期薬物療法/ペースメーカー)
を体系的に学べる公的機関・学会ガイドライン・査読リソースです。
実際の治療方針は房室ブロックの重症度(Ⅰ度・Ⅱ度・Ⅲ度)、
症状の有無、基礎心疾患を総合的に判断して決定します。
👨⚕️ 医師からのコメント・監修(房室ブロック:Atrioventricular Block/AV Block)

「房室ブロック(AV Block)は、心房から心室への電気信号の伝導が遅れる/途絶する病態です。
I度房室ブロックではPQ間隔延長のみで多くは無症状ですが、Ⅱ度では心拍が一部欠落し、Ⅲ度(完全房室ブロック)では心房と心室が独立して動くため、高度の徐脈・めまい・失神・心不全を来すことがあります。
診断には心電図・Holter心電図が必須で、薬剤性や虚血・電解質異常といった可逆性要因の除外が重要です。
急性期にはアトロピン・イソプロテレノール・一時的ペーシングを検討し、慢性期では症候性のⅡ度MobitzⅡ型・Ⅲ度では恒久的ペースメーカー植込みが標準治療となります。」
0th CLINICでは、初期評価(心電図・Holter・血液検査・心エコー)を行い、
房室ブロックのタイプ・重症度・症状を丁寧に判定します。
薬剤調整や基礎心疾患治療を優先しつつ、必要に応じてペースメーカー適応の有無を検討します。
連携施設でのデバイス治療後も遠隔モニタリングや定期チェックを行い、長期管理とQOL改善をサポートします。
0th CLINIC 日本橋 院長/医学博士/日本病理学会認定 病理専門医/総合診療・救急科での診療歴10年以上
関連コラム
ただいま準備中です。少々お待ちください。
