血尿・頻尿・排尿痛…膀胱がんかも|症状・検査・治療|0th CLINIC 日本橋
血尿・頻尿・排尿痛…それ、膀胱がんのサインかもしれません
膀胱がんは顕微鏡的もしくは肉眼的血尿で見つかることが多いがんです。
診断は尿細胞診・膀胱鏡・TURBT(経尿道的切除)で行い、深達度(筋層非浸潤:NMIBC / 筋層浸潤:MIBC)により治療が大きく変わります。
⚠️ 持続する血尿・血塊、発熱を伴う排尿痛、腰背部痛(腎孟腎炎・通過障害)は早急に医療機関へ
目次
🔍 膀胱がんとは
膀胱の尿路上皮(移行上皮)から生じるがんが大半で、表在性(NMIBC)と筋層浸潤性(MIBC)に分かれます。
NMIBCは再発・多発しやすく、厳密な内視鏡フォローと膀胱内注入療法が重要です。MIBCでは根治的膀胱全摘と尿路再建や、膀胱温存(TURBT+化学放射線)を検討します。
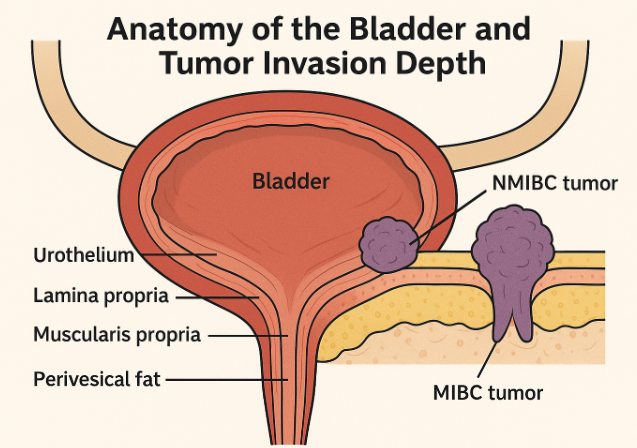
診断後は病期(TNM)、グレード(低/高)、脈管/筋層浸潤、上部尿路の評価を揃えて治療方針を決定します。
🩺 主な症状・危険因子
- 血尿: 痛みがない血尿(無症候性血尿)は要精査。
- 刺激症状: 頻尿・排尿痛・残尿感(膀胱炎と類似することあり)。
- 進行症状: 血塊で尿が出にくい、骨盤痛、体重減少。
🧪 診断の流れ(尿検査→膀胱鏡→TURBT)
- 尿検査・尿細胞診: 異型細胞の検出(特に高グレードで感度高)。
- 画像検査: 腎尿管膀胱CT(CT urography)や超音波で上部尿路も含め評価。
- 膀胱鏡: 可視化して病変の位置・数・形態を確認。
- TURBT: できる限り完全切除+筋層を含む検体を採取し、深達度診断。
- 病理診断: 低/高グレード、CISの有無、脈管侵襲(LVI)などを評価。
- 病期精査: MIBC疑い・進行例はCT/MRI、必要に応じて骨評価等を追加。
📊 病期(TNM)・グレード・リスク分類
深達度(要点)
- Ta: 乳頭状、粘膜内
- T1: 粘膜下(固有層)まで浸潤(筋層未満)
- Tis(CIS): 上皮内癌(平坦高グレード)
- T2: 筋層浸潤(MIBC)
- T3-4: 周囲脂肪・隣接臓器へ浸潤
NMIBCの再発・進展リスク(代表例)
- 低リスク: 単発・小径・低グレードTa、CISなし
- 中リスク: 上記の中間(多発・再発歴など)
- 高リスク: T1・高グレード・CIS・LVI陽性・多発/大きい・頻回再発 等
リスクにより、膀胱内注入(BCG/抗がん剤)の要否・期間や、早期膀胱全摘の検討が変わります。
💊 治療:NMIBC(筋層非浸潤)
基本:TURBTの完全切除+病理
- 筋層を含む標本で深達度・グレードを厳密評価。
- T1高グレード等では再TURBTを検討。
膀胱内注入療法
- 単回膀注(術後24h以内):低リスクの再発抑制。
- BCG導入+維持:中〜高リスク/CISで標準。維持期間はリスクで調整。
- BCG不応例では代替抗がん剤膀注や臨床試験・全摘の検討。
🏹 治療:MIBC(筋層浸潤)
- 標準: シスプラチン併用術前化学療法(例:GC、dd-MVAC)→ 根治的膀胱全摘+骨盤リンパ節郭清。
- 膀胱温存(TMT): 最大限TURBT+同時化学放射線。厳密な選別・フォローが前提。
- 尿路再建: 回腸導管(ストーマ)、回腸新膀胱(自然排尿)、代用膀胱パウチ(自己導尿)など。
🌐 治療:進行・転移性
- 一次治療: シスプラチン適格ならGC/dd-MVAC等。腎機能で適応判断。
- 免疫療法: PD-1/PD-L1阻害薬(適応・生検バイオマーカーに基づく)。
- 維持療法: 化学療法奏効後に維持免疫を考慮する選択肢。
- ADC/分子標的: 抗体薬物複合体等(適格基準・前治療歴で選択)。
- 支持療法: 疼痛緩和、栄養・サルコペニア対策、骨転移管理、緩和ケア連携。
🌱 副作用と生活(尿路再建・ストーマ・性機能)
尿路再建後の生活
- 回腸導管: ストーマ装具の装着・交換、皮膚ケア、漏れ対策、旅行・仕事時の携行品。
- 新膀胱: 体位排尿・夜間排尿・自己導尿の可能性、代謝性アシドーシス対策。
- 代用膀胱パウチ: 定時自己導尿、感染予防、補給の手配。
機能とケア
- 性機能・骨盤神経: 神経温存の可否、勃起補助(PDE5阻害薬・デバイス)、性機能カウンセリング。
- 放射線・BCG関連: 頻尿・膀胱炎様症状、出血、稀に遅発性膀胱萎縮。専門的対処を併用。
- 化学療法: しびれ・腎機能・聴力への影響、悪心・骨髄抑制。支持療法で症状軽減。
🔄 フォローアップ(再発監視)
- NMIBC: リスクに応じた膀胱鏡・尿細胞診。
・低リスク:3〜6か月毎、のち間隔延長(例)
・中リスク:3か月毎→6か月毎(例)
・高リスク/CIS:より高頻度の監視と上部尿路評価 - MIBC/全摘後: 画像検査・腎機能・代謝評価、新膀胱/ストーマの機能チェックを定期的に。
- 再発時: 早期のTURBT追加、膀注変更、救済全摘、全身治療へのシームレスな移行。
🏥 当院でできること(0th CLINIC 日本橋)
- 初期評価: 問診・尿検査・尿細胞診、超音波。血尿精査の導線づくり。
- 内視鏡・手術・膀注: TURBT・BCG/抗がん剤膀注が必要な場合は実績ある提携施設へ迅速紹介。
- 治療ナビゲーション: 全摘/温存/化学放射線/全身治療の選択を、患者さんの価値観と合併症リスクに即して説明。
- 生活支援: ストーマケア看護師・栄養・リハビリと連携。就労・介護・公的支援の案内。
- 長期フォロー: 再発監視スケジュール作成、必要時の追加検査の手配。
❓ よくある質問(Q&A)
Q:血尿は膀胱炎でも起こりますか? がんとの違いは?
はい、膀胱炎でも血尿は起こります。ただし無症候性(痛みがない)血尿は腫瘍リスクがあり、尿細胞診・膀胱鏡で確認が必要です。
Q:TURBTだけで治りますか?
低リスクNMIBCではTURBT+術後単回膀注で再発抑制が期待できます。中・高リスクやCISではBCG導入+維持を基本とし、不応例は全摘を検討します。
Q:膀胱を残せますか?(温存治療)
条件を満たせば、TURBT最大化+同時化学放射線の三者併用療法があります。ただし厳密なフォローと救済全摘の準備が前提です。腫瘍の部位・多発・CIS合併などで適否が変わります。
Q:膀胱全摘後、どの尿路再建を選ぶべき?
回腸導管(管理がシンプル)、新膀胱(自然排尿に近いが訓練要)、自己導尿型パウチ(ストーマ目立ちにくいが手技必要)それぞれに利点・注意点があります。年齢・腎機能・生活スタイル・希望で選びます。
Q:化学療法や免疫療法の副作用は?
シスプラチンでは腎機能・聴力・末梢神経への影響、免疫療法では自己免疫性の皮膚・腸・肝・肺障害の可能性。いずれも定期モニタリングと早期対処でリスクを減らします。
Q:仕事や旅行は続けられますか?(ストーマ/新膀胱)
適切な自己管理・装具選択・予備品携行で多くは可能です。看護師と練習し、勤務先への配慮事項や移動時の工夫を一緒に整えます。
ほかにも気になる点があれば、ご受診時にお気軽にお尋ねください。
▲ ページ上部へ戻る
📚 膀胱がん・診断と治療に関する科学的根拠と外部リンク集
🔬 公的機関・国際機関
-
NCI PDQ(患者向け):Bladder Cancer Treatment
/
NCI PDQ(専門家向け)
-
NCI PDQ(患者向け):Bladder and Other Urothelial Cancers Screening
/
NCI PDQ(専門家向け)
-
NICE NG2:Bladder cancer(診断・治療ガイドライン)
(
PDF
)
-
NHS:Bladder cancer(患者向け解説)
🏛 学会・専門団体ガイドライン
-
EAU:Non-muscle-invasive Bladder Cancer(NMIBC)Guidelines
/
EAU:Muscle-invasive & Metastatic Bladder Cancer(MIBC)Guidelines
-
AUA:Non–Muscle Invasive Bladder Cancer Guideline
/
AUA/ASCO/ASTRO/SUO:Muscle-Invasive Bladder Cancer Guideline
📖 学術レビュー・教科書
🇯🇵 日本の公的情報・ガイドライン・統計
🤝 参考:患者支援・生活の質(QOL)
これらのリンクは、診断(尿細胞診・膀胱鏡・TURBT)・深達度/グレード評価(NMIBC/MIBC・CIS)・治療(膀注/全摘/膀胱温存三者併用/化学療法・免疫療法)・
再発監視・QOL/ストーマケアを体系的に把握できる、公的機関・学会ガイドライン・査読リソースです。
個々の最適治療は年齢・腎機能・腫瘍リスク・合併症・価値観で異なるため、最新ガイドラインと専門医の判断に基づいて決定してください。
👨⚕️ 医師からのコメント・監修(膀胱がん)

「膀胱がんは無症候性の肉眼的血尿で見つかることが多く、尿細胞診・膀胱鏡・TURBTで診断します。
確定後は深達度(NMIBC/MIBC)・グレード・CIS(上皮内癌)の有無を評価し、再発・進展リスクに応じて方針を決めます。
NMIBCでは完全切除+(必要に応じて)BCG/抗がん剤の膀胱内注入、高リスクやBCG不応では早期の膀胱全摘も検討します。
MIBCは術前シスプラチン併用化学療法→膀胱全摘+尿路再建が標準で、条件が整えば三者併用(TURBT最大化+化学放射線)による膀胱温存も選択肢です。」
当院では初期評価・治療選択の整理・セカンドオピニオンに対応し、TURBT・BCG・全摘/膀胱温存が必要な場合は実績ある提携施設へ迅速にご紹介します。
その後も再発監視(膀胱鏡スケジュール)や副作用ケア(頻尿・膀胱炎様症状・化学療法の支持療法)まで継続的に伴走します。
0th CLINIC/日本泌尿器科学会認定 泌尿器科専門医/日本抗加齢医学会専門医/テストステロン治療認定医

「病理では尿路上皮癌(Urothelial carcinoma)が大多数で、グレード(低/高)、脈管侵襲(LVI)、筋層の有無が治療強度を左右します。
T1高グレードやCIS合併、BCG不応は進展リスクが高く、過不足ないタイミングでの全摘判断が重要です。
一方で膀胱温存を志向する場合は、最大限のTURBT+適切な化学放射線、そして厳密なフォローと救済全摘の準備が不可欠です。」
0th CLINICでは病理レポートの読み解き(筋層の評価・断端・多発性・CISの扱い等)をわかりやすくご説明し、再TURBTの要否やBCG維持療法/不応時の選択肢、全摘か温存かの分岐を明確化します。
進行・転移例では化学療法・免疫療法・ADC等の適応や順序、支持療法まで多職種で検討します。
0th CLINIC 日本橋 院長/医学博士/日本病理学会認定 病理専門医/総合診療・救急科での診療歴10年以上
関連コラム
ただいま準備中です。少々お待ちください。
