内分泌疾患に伴う糖尿病(クッシング・先端巨大症 など)|“原因に合わせて”整える血糖マネジメント|日本橋の内科 0th CLINIC(ゼロスクリニック)
内分泌疾患に伴う糖尿病(クッシング・先端巨大症 など)|原因に合わせた血糖最適化
ホルモン過剰・不足は肝糖新生↑/インスリン抵抗性↑/分泌低下を介して高血糖を招きます。
当院では病態別の“日内パターン”を踏まえたモニタリングと、食事・薬物(経口薬/インスリン)の調整、周術期・治療変更時の低血糖予防まで横断的に支援します。
当院で診察・血糖治療を行いつつ、必要に応じて内分泌内科/脳神経外科/泌尿器科など原疾患の専門治療と密に連携します(紹介状・情報共有に即日対応)。
概要(内分泌疾患に伴う糖尿病:二次性糖尿病)
代表的にはクッシング症候群(コルチゾール過剰)、先端巨大症(GH/IGF-1過剰)、甲状腺機能亢進症、褐色細胞腫、原発性アルドステロン症などがあり、病態により日内変動や食後高血糖のパターンが異なります。
原疾患の制御で血糖が大きく改善することもある一方、治療導入・周術期・薬剤切替時は血糖変動が大きく、低血糖を含む合併症予防が重要です。
病態別の特徴と“見分け方”
| 病態 | 高血糖の特徴 | 手掛かり/検査 | DM治療の要点 |
|---|---|---|---|
| クッシング症候群 | ステロイド過剰様。昼〜夕方の食後高血糖が強い | 1mg DST、深夜唾液コルチゾール、ACTH/画像 | 朝NPH±追加でピーク対応。原疾患治療で急降下→低血糖回避の減量計画 |
| 先端巨大症 | インスリン抵抗性主体。食後・夜間とも高め | IGF-1高値、OGTTでGH抑制不十分、下垂体MRI | 強化療法が必要なこと。パシレオチドは高血糖増悪に注意、ペグビソマントで改善例 |
| 甲状腺機能亢進症 | 肝糖新生↑で食後・空腹とも上昇 | TSH低値、FT3/FT4高値 | 抗甲状腺薬/RAI/手術で改善しやすい→早期の減量調整で低血糖回避 |
| 褐色細胞腫 | カテコールアミンで変動が大。高血糖と時に低血糖 | 遊離メタネフリン(血漿/尿)、MIBG、MRI | α遮断・手術準備。術後は急速改善→低血糖に注意 |
| 原発性アルドステロン症 | 低K⁺で分泌低下→耐糖能悪化 | ARR高値、負荷試験、CT/副腎静脈サンプリング | K補正と治療(アブレーション/抗アルド薬)で改善。インスリン/薬減量を見越す |
| その他(グルカゴノーマ 等) | 重度高血糖や皮疹/体重変化を伴う | 特異的ホルモン測定、画像 | 腫瘍治療優先+並行して血糖安全域を確保 |
初期評価・スクリーニング
- 血糖プロファイル:SMBG(朝前/昼後/夕後/就寝前)またはCGMで“日内パターン”把握。
- 内分泌スクリーニング(症候に応じ選択):DST/深夜唾液コルチゾール、IGF-1±OGTT、甲状腺機能(TSH/FT4)、血漿遊離メタネフリン、ARR、電解質(K⁺)。
- 併存症:血圧/脂質/腎機能、網膜、末梢神経、体重・睡眠。
血糖目標・モニタリング(外来)
| 指標 | 目標 | 補足 |
|---|---|---|
| 空腹/前値 | 80–130 mg/dL | 高齢/腎機能低下は緩和目標 |
| 食後ピーク | < 180 mg/dL | 病態により昼〜夕のピーク管理が鍵 |
| CGM TIR(70–180 mg/dL) | > 70% | TBR<70 mg/dL は<4%、<54 mg/dL は<1% |
| HbA1c | < 7.0%(個別化) | 急性期はSMBG/CGM重視 |
治療(食事/薬剤/インスリンの“合わせ技”)
- 食事・運動:主食の配分調整、食物繊維・たんぱく質から摂取、可能な範囲で有酸素+レジスタンス。
- 経口薬:DPP-4阻害薬は食後高血糖に相性良。メトホルミンは腎機能/消化器症状に留意。SGLT2は脱水/ケトン増加に注意し個別化(周術期・重症感染では原則中止)。
- インスリン:
- クッシング:朝NPH±昼夕の追加で昼〜夕ピークを狙い撃ち。
- 先端巨大症・甲亢:基礎+追加で抵抗性に対応。治療導入後は速やかに減量調整。
- 褐色細胞腫:変動大。術後の低血糖に備え即時減量計画。
- 原疾患治療との相互作用:
- パシレオチド:高血糖増悪が多く、早期から抗糖尿病薬強化を準備。
- ペグビソマント:インスリン感受性改善→低血糖回避の減量を。
- 甲亢治療:寛解に伴いインスリン/薬を段階的に縮小。
- アルドステロン症:K⁺補正・治療で分泌改善→血糖薬を見直し。
周術期・専門治療との関係
- 手術/塞栓/放射線治療の前後は1–3日ごとに用量再設定(CGM活用)。
- 術後低血糖(褐色細胞腫・クッシング寛解など)に備え、あらかじめ減量指示と補食計画を共有。
- 周術期のSGLT2は原則中止(ケトンリスク)。基礎インスリンは少量維持+点滴で管理。
フォロー間隔の目安(個別条件で前後します)
| フェーズ | 目安 | 主なチェック |
|---|---|---|
| 治療導入/変更直後 | 3–7日以内 | SMBG/CGMの日内パターン、低血糖、用量調整 |
| 安定化 | 2–4週ごと | 体重/血圧、腎機能、内分泌指標(IGF-1/コルチゾール 等) |
| 周術期・寛解時 | 48–72時間以内 | 急速改善に伴う低血糖、減量の段階付け |
よくある質問
原疾患の治療だけで血糖は良くなりますか?
どの薬から始めますか?
CGMは必要ですか?
関連ページ(院内リソース)
💊 糖尿病治療薬の種類と特徴
糖尿病治療では、血糖値を下げるための薬を使うことがあります。
病態や合併症の有無に応じて、内服薬や注射薬を適切に組み合わせて治療します。
🔷 主な内服薬(経口血糖降下薬)
- ビグアナイド薬(メトホルミンなど)
─ 肝臓での糖の産生を抑える。体重が気になる方にも適応されます。 - SGLT2阻害薬
─ 尿から糖を排出する薬。体重減少や血圧改善も期待されます。 - DPP-4阻害薬
─ 食後のインスリン分泌を助ける薬。低血糖を起こしにくいのが特徴です。 - スルホニル尿素薬(SU薬)
─ インスリン分泌を促進する薬。やや低血糖を起こしやすいので注意。 - α-グルコシダーゼ阻害薬(α-GI)
─ 糖の吸収をゆっくりにすることで、食後高血糖を抑えます。
💉 注射薬(インスリン・GLP-1受容体作動薬)
- インスリン製剤
─ 血糖値を直接下げるホルモンを補う薬。1型糖尿病や重症の2型糖尿病で使用。 - GLP-1受容体作動薬
─ インスリン分泌を促進し、食欲を抑える注射薬。週1回の製剤もあり、肥満のある方にも有効です。
📋 副作用や注意点
- 低血糖(特にSU薬・インスリン使用中)
- 吐き気・食欲不振(GLP-1受容体作動薬)
- 尿路感染症・脱水(SGLT2阻害薬)
- 腎機能や肝機能の状態により、使用できない薬もあります
🏥 通院・血液検査が大切です
糖尿病は「症状が出にくい」慢性疾患です。
自己判断で薬を中断せず、定期的に診察・HbA1cや腎機能の検査を受けて、合併症を予防しましょう。
💊 糖尿病治療薬の種類と特徴
糖尿病の治療薬は多岐にわたります。以下は、日本国内で使用される代表的な薬剤とその特徴をまとめたものです。
🟢 経口血糖降下薬(内服薬)
① ビグアナイド薬(Biguanides)
- メトホルミン(メトグルコ®、グリコラン®):肝臓での糖新生抑制、第一選択薬。下痢などの副作用に注意。
② スルホニル尿素薬(SU薬)
- グリベンクラミド(オイグルコン®)
- グリクラジド(グリミクロン®)
- グリメピリド(アマリール®):低血糖と体重増加に注意。
③ 速効型インスリン分泌促進薬(グリニド系)
④ α-グルコシダーゼ阻害薬(α-GI)
⑤ チアゾリジン薬(TZD)
- ピオグリタゾン(アクトス®):インスリン抵抗性改善。浮腫や体重増加に注意。
⑥ DPP-4阻害薬
⑦ SGLT2阻害薬
💉 注射薬(インスリン・GLP-1受容体作動薬)
① GLP-1受容体作動薬
- リラグルチド(ビクトーザ®)
- デュラグルチド(トルリシティ®)
- セマグルチド(オゼンピック®、ウゴービ®)
- チルゼパチド(マンジャロ®):GIP/GLP-1デュアル作動薬。強力な血糖・体重コントロール。
② インスリン製剤(分類別)
- 超速効型インスリン(食事直前に使用)
アスパルト(ノボラピッド®) / リスプロ(ヒューマログ®) / グルリジン(アピドラ®) / フィアスプ® / ルムジェブ® - 速効型インスリン(食前30分投与)
レギュラーインスリン(ノボリンR®、ヒューマリンR®) - 混合型インスリン(プレミックス)
ノボラピッド®30ミックス・50ミックス・70ミックス / ヒューマログ®ミックス25・50 - 中間型インスリン
NPHインスリン(ノボリンN®、ヒューマリンN®) - 持効型インスリン(持続時間:約24時間)
グラルギン(ランタス®、ランタスXR®) / デグルデク(トレシーバ®) / デテミル(レベミル®) - 配合注射(インスリン+GLP-1受容体作動薬)
ソリクア®(グラルギン+リキシセナチド) / ゾルトファイ®(デグルデク+リラグルチド)
それぞれの薬剤は、患者さんの体質・合併症・ライフスタイルに応じて選択されます。
詳しくは医師にご相談ください。
GLP-1受容体作動薬の作用メカニズム
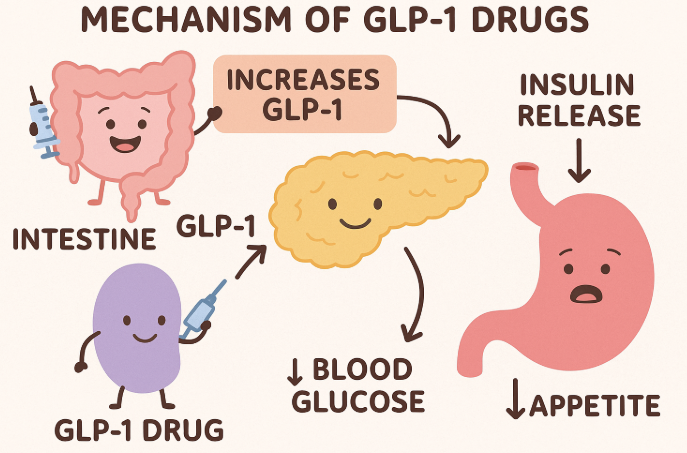
GLP-1受容体作動薬は、インスリン分泌促進、食欲抑制、胃の排出遅延などの作用を通じて血糖値をコントロールします。
また、体重減少効果もあることから、2型糖尿病や肥満治療にも用いられます。
こんな方はご相談ください
- のどが渇く、水をたくさん飲む
- 尿の量や回数が増えた
- 食欲があるのに体重が減る
- 疲れやすい、だるい
- 手足のしびれ
- ケガが治りにくい
- 健康診断で血糖値やHbA1cが高いと言われた
症状から探す
内分泌疾患に伴う糖尿病(クッシング・先端巨大症 など):外部エビデンスまとめ
公的機関・国際学会・主要ジャーナルの一次文献・ガイドラインを厳選(運用:疾患別の診断→一次治療(外科/内科)→血糖影響と対策→長期フォロー)。
📘 横断(診断基準・目標・モニタリング)
- 【診断基準】ADA 2025「Diagnosis and Classification of Diabetes」
- 【血糖目標】ADA プロ向けビジュアル「Glycemic Targets」
- 【CGM目標】国際コンセンサス(妊娠を除く一般):Diabetes Care 2019(OA:PMC)
🧠 クッシング症候群(高コルチゾール血症)
- 【診断】Endocrine Society CPG「Diagnosis of Cushing’s Syndrome」(JCEM 2008)
- 【治療】Endocrine Society CPG「Treatment of Cushing’s Syndrome」(JCEM 2015)
- 【薬物療法:超速報】パシレオチド(ソマトスタチン受容体作動薬)— 有効性と高頻度の高血糖:NEJM 2012(Colao ら)
- 【薬物療法:高血糖改善】ミフェプリストン(GR拮抗薬)— 高血糖改善のエビデンス:PubMed(2012総説)/最新臨床データ:ADA 2025 論文
- 【総合コンセンサス】国際合意ステートメント(治療選択と血糖ケア):Pituitary Society/他, 2021(OA)
🦴 先端巨大症(成長ホルモン過剰)
- 【診療指針】Endocrine Society「Acromegaly」/ JCEM 2014 CPG:PubMed
- 【国際コンセンサス】2021 Pituitary Society/Nature Rev Endocrinol:記事
- 【血糖影響:薬剤別】パシレオチドは高血糖を惹起しやすい/ペグビソマントはインスリン感受性を改善—レビュー:Frontiers in Endocrinology 2020/臨床レビュー:Frontiers in Endocrinology 2022
🦋 甲状腺機能亢進症(甲状腺中毒症)
- 【包括指針】American Thyroid Association 2016「Hyperthyroidism and Other Causes of Thyrotoxicosis」(PDF:全文)
- ※甲状腺ホルモン過剰は肝糖新生↑・末梢抵抗性↑で耐糖能を悪化させうる。治療(抗甲状腺薬/RAI/手術)で血糖が安定化することが多い。
⚡ 褐色細胞腫・パラガングリオーマ(カテコールアミン過剰)
- 【診療指針】Endocrine Society CPG「Pheochromocytoma and Paraganglioma」(JCEM 2014)
- ※カテコールアミン過剰でインスリン分泌抑制/肝糖新生↑→高血糖。術後は反跳で低血糖を来し得るため周術期の血糖監視が推奨。
🩺 原発性アルドステロン症(PA)
- 【最新ガイドライン】Endocrine Society 2025「Primary Aldosteronism」
- ※低Kに伴うインスリン分泌低下で耐糖能が悪化し得る。副腎摘出やMRAで是正されることがある。
🧬 そのほか(例:グルカゴノーマ)
- 【疾患総説】NCBI Bookshelf/StatPearls「Glucagonoma」— 高グルカゴン血症により糖新生↑→糖尿病を合併しやすい。
🛠 実装Tips(血糖ケアの要点)
- 【薬剤ごとの血糖影響】パシレオチドは高頻度に高血糖(インクレチン/インスリン分泌↓)— 管理指針レビュー:Frontiers 2020
- 【治療での改善】ペグビソマントはGH作用遮断によりインスリン感受性↑・血糖改善傾向— レビュー:Frontiers 2022
- 【クッシングの高血糖】ミフェプリストンは高血糖改善に有効(低K・副腎不全に注意);オシロドロスタット/ケトコナゾール等もコルチゾール是正により耐糖能が改善— 総括:国際合意 2021
※ 各リンクは外部サイト(学会・公的機関・主要ジャーナル)です。具体的な治療薬の開始・変更は原疾患の一次治療(外科/放射線/内科)計画と整合させ、最新ガイドライン本文のアルゴリズムに準拠して個別化してください。
関連コラム
ただいま準備中です。少々お待ちください。




