1型糖尿病の治療なら|日本橋の内科 0th CLINIC(ゼロスクリニック)
1型糖尿病|診断・インスリン療法・CGM活用と日常の工夫
基礎-追加インスリン/ポンプ(CSII)とCGM、炭水化物カウントで“安全に自由度の高い生活”を目指します。
1型糖尿病とは
1型糖尿病は、自己免疫反応などにより膵β細胞が破壊され、インスリンが不足/欠乏して起こる病気です。多くの場合、インスリン治療が生涯必要になります。適切な治療と自己管理で、学業・仕事・スポーツ・妊娠出産を含めた生活は十分に可能です。
主な症状
- 口渇・多飲・多尿、体重減少、倦怠感
- 視力低下、吐き気/腹痛(進行例)
- 進行するとDKA(糖尿病ケトアシドーシス)に至ることがあり緊急対応が必要
原因(自己免疫)
多くは自己免疫機序による膵β細胞破壊(自己抗体:GAD、IA-2、ZnT8、IAA など)が関与します。発症年齢は小児〜若年が多いものの、LADA(成人発症の緩徐進行1型)のように成人で発症するタイプもあります。
検査・診断
| 検査 | ポイント |
|---|---|
| 血糖・HbA1c | 高血糖の程度を評価(診断基準は2型と同様:空腹時≧126mg/dL、随時≧200mg/dL+症状、HbA1c≧6.5%など) |
| Cペプチド | 内因性インスリン分泌の指標。1型では低値〜枯渇 |
| 自己抗体 | GAD/IA-2/ZnT8/IAAなどの陽性で自己免疫性を支持 |
| 尿/血中ケトン | DKAリスクの評価(体調不良時は重要) |
成人発症で2型と紛らわしい場合は、自己抗体やCペプチドで鑑別します(LADAを含む)。
ハネムーン期(寛解期)
診断初期に一時的にインスリン分泌が回復して必要量が減る時期があります(数か月〜)。自己判断で中断せず、低血糖を避けつつ医師と用量調整します。
治療目標(例)
- HbA1c:年齢・低血糖リスク・合併症で個別設定(一般に良好域を目指しつつ低血糖回避)
- TIR(70–180mg/dLの時間):CGMを用い、日内変動を安定化
- 低血糖回避:就寝前や運動時の安全性を最優先
インスリン療法(基礎/追加・ポンプ)
① 多回注射療法(基礎-追加:Basal-Bolus)
食事量や運動予定に合わせてボーラス量を調整します(炭水化物カウント・ISF/比率を後述)。
② インスリンポンプ(CSII)/ AID
- 皮下持続注入で基礎用量を細かく設定でき、ボーラスも柔軟
- CGM連携のハイブリッド閉ループ(AID)では、目標に向けて自動補正の仕組みも
- 適応・機種・保険条件は個別にご案内します
CGM/自己測定の活用
- CGM:トレンド矢印・アラート・TIR/変動指標を確認し、基礎/ボーラス/生活の微調整に活用
- SMBG:CGMがない場合や較正・イベント時に食前/食後/就寝前を中心に実施
- 夜間低血糖や Dawn現象の把握に有用
炭水化物カウント(ICR/ISF)
- ICR(インスリン:炭水化物比):何gの糖質に1単位投与するか(例:10–15g/1単位 など個別設定)
- ISF(感受性係数):血糖を何mg/dL下げるのに1単位必要かの目安
- 食事前の血糖・摂取糖質・活動予定をもとにボーラスを計算
- 外食やスポーツ時は分割投与や延長ボーラス(ポンプ)を活用
運動と低血糖対策
- 有酸素運動は前後の補食やボーラス/基礎の一時減量(ポンプの一時ベーサル)を検討
- 高強度運動は一過性に血糖上昇することも。終了後の遅発性低血糖に注意
- 運動中はブドウ糖を携行し、低血糖症状やアラートに対応
シックデイルール(発熱・嘔吐・食思不振など)
- 測定回数を増やす:血糖・体温・尿/血中ケトン(可能なら)
- 水分補給:高血糖+ケトン時は糖分を含まない水分を中心に。低血糖のときは糖質を含む飲料で補正
- インスリンは原則継続:食べられなくても基礎は中断しない。嘔吐時や判断に迷うときは必ず連絡
- 受診の目安:嘔吐/下痢が続く、強い口渇/頻呼吸、意識障害感、ケトン強陽性、血糖が著明に高い など
低血糖への対応(15gルール)
- 血糖<70mg/dLまたは症状あり → 糖質15g(ブドウ糖3〜4錠、果汁ジュース150ml 等)
- 15分後に再測定、未改善なら再度15g
- 重症時はグルカゴン製剤の使用/救急要請。運転・入浴は回避
DKA(糖尿病ケトアシドーシス)に注意
- 症状:強い口渇、多尿、嘔吐、腹痛、深い呼吸、アセトン臭、意識障害感
- 疑う場合は救急受診。インスリン中断や留置針閉塞(ポンプ)で生じることも
学校・仕事・運転のコツ
- 周囲に低血糖時の対応(ブドウ糖の場所、連絡方法)を共有
- 長時間会議・試験・運転前は血糖確認と補食の準備、アラーム設定の工夫
- 旅行時:時差対応(基礎用量/ポンプ一時設定)、予備インスリン/センサー/針/処方箋/英文診断書の携行
妊娠計画(プレコンセプション)
- 妊娠前から厳密な血糖管理を計画(薬剤選択・甲状腺/網膜/腎機能の評価を含む)
- 妊娠中は目標が厳格になり、低血糖対策やCGMの活用がより重要
合併症予防と定期検査の頻度(目安)
| 項目 | 頻度の目安 |
|---|---|
| 診察・HbA1c/血糖 | 1〜3か月ごと |
| 腎機能・尿アルブミン | 年1〜2回以上 |
| 眼底検査 | 年1回以上(妊娠時は増やす) |
| 末梢神経/足病変のチェック | 年1回以上+セルフチェック |
| 脂質・肝機能・血圧・体重 | 定期評価 |
| ワクチン | インフル/肺炎球菌など適宜 |
通院・フォローアップ
- 治療変更期は短い間隔で評価、安定後も定期的に微調整
- 低血糖やセンサー不具合、ポンプのカニューレトラブルは早めに連絡
よくある質問
ポンプ(CSII)やAIDは誰でも使えますか?
外食やバイキングではどう調整しますか?
夜間低血糖が怖いです。
LADAと1型の違いは?
学校や職場に何を伝えるべき?
関連ページ
💊 糖尿病治療薬の種類と特徴
糖尿病治療では、血糖値を下げるための薬を使うことがあります。
病態や合併症の有無に応じて、内服薬や注射薬を適切に組み合わせて治療します。
🔷 主な内服薬(経口血糖降下薬)
- ビグアナイド薬(メトホルミンなど)
─ 肝臓での糖の産生を抑える。体重が気になる方にも適応されます。 - SGLT2阻害薬
─ 尿から糖を排出する薬。体重減少や血圧改善も期待されます。 - DPP-4阻害薬
─ 食後のインスリン分泌を助ける薬。低血糖を起こしにくいのが特徴です。 - スルホニル尿素薬(SU薬)
─ インスリン分泌を促進する薬。やや低血糖を起こしやすいので注意。 - α-グルコシダーゼ阻害薬(α-GI)
─ 糖の吸収をゆっくりにすることで、食後高血糖を抑えます。
💉 注射薬(インスリン・GLP-1受容体作動薬)
- インスリン製剤
─ 血糖値を直接下げるホルモンを補う薬。1型糖尿病や重症の2型糖尿病で使用。 - GLP-1受容体作動薬
─ インスリン分泌を促進し、食欲を抑える注射薬。週1回の製剤もあり、肥満のある方にも有効です。
📋 副作用や注意点
- 低血糖(特にSU薬・インスリン使用中)
- 吐き気・食欲不振(GLP-1受容体作動薬)
- 尿路感染症・脱水(SGLT2阻害薬)
- 腎機能や肝機能の状態により、使用できない薬もあります
🏥 通院・血液検査が大切です
糖尿病は「症状が出にくい」慢性疾患です。
自己判断で薬を中断せず、定期的に診察・HbA1cや腎機能の検査を受けて、合併症を予防しましょう。
💊 糖尿病治療薬の種類と特徴
糖尿病の治療薬は多岐にわたります。以下は、日本国内で使用される代表的な薬剤とその特徴をまとめたものです。
🟢 経口血糖降下薬(内服薬)
① ビグアナイド薬(Biguanides)
- メトホルミン(メトグルコ®、グリコラン®):肝臓での糖新生抑制、第一選択薬。下痢などの副作用に注意。
② スルホニル尿素薬(SU薬)
- グリベンクラミド(オイグルコン®)
- グリクラジド(グリミクロン®)
- グリメピリド(アマリール®):低血糖と体重増加に注意。
③ 速効型インスリン分泌促進薬(グリニド系)
④ α-グルコシダーゼ阻害薬(α-GI)
⑤ チアゾリジン薬(TZD)
- ピオグリタゾン(アクトス®):インスリン抵抗性改善。浮腫や体重増加に注意。
⑥ DPP-4阻害薬
⑦ SGLT2阻害薬
💉 注射薬(インスリン・GLP-1受容体作動薬)
① GLP-1受容体作動薬
- リラグルチド(ビクトーザ®)
- デュラグルチド(トルリシティ®)
- セマグルチド(オゼンピック®、ウゴービ®)
- チルゼパチド(マンジャロ®):GIP/GLP-1デュアル作動薬。強力な血糖・体重コントロール。
② インスリン製剤(分類別)
- 超速効型インスリン(食事直前に使用)
アスパルト(ノボラピッド®) / リスプロ(ヒューマログ®) / グルリジン(アピドラ®) / フィアスプ® / ルムジェブ® - 速効型インスリン(食前30分投与)
レギュラーインスリン(ノボリンR®、ヒューマリンR®) - 混合型インスリン(プレミックス)
ノボラピッド®30ミックス・50ミックス・70ミックス / ヒューマログ®ミックス25・50 - 中間型インスリン
NPHインスリン(ノボリンN®、ヒューマリンN®) - 持効型インスリン(持続時間:約24時間)
グラルギン(ランタス®、ランタスXR®) / デグルデク(トレシーバ®) / デテミル(レベミル®) - 配合注射(インスリン+GLP-1受容体作動薬)
ソリクア®(グラルギン+リキシセナチド) / ゾルトファイ®(デグルデク+リラグルチド)
それぞれの薬剤は、患者さんの体質・合併症・ライフスタイルに応じて選択されます。
詳しくは医師にご相談ください。
GLP-1受容体作動薬の作用メカニズム
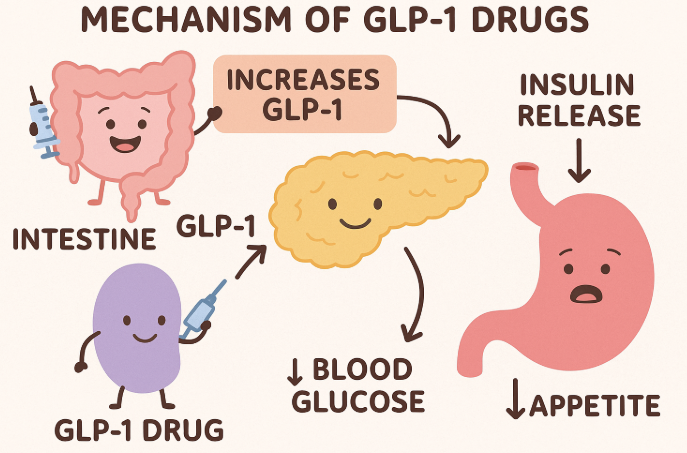
GLP-1受容体作動薬は、インスリン分泌促進、食欲抑制、胃の排出遅延などの作用を通じて血糖値をコントロールします。
また、体重減少効果もあることから、2型糖尿病や肥満治療にも用いられます。
こんな方はご相談ください
- のどが渇く、水をたくさん飲む
- 尿の量や回数が増えた
- 食欲があるのに体重が減る
- 疲れやすい、だるい
- 手足のしびれ
- ケガが治りにくい
- 健康診断で血糖値やHbA1cが高いと言われた
症状から探す
👨⚕️ 医師からのコメント・監修(1型糖尿病)

「1型糖尿病はインスリンが必須の病気ですが、適切な自己管理(インスリン調整・CGM/自己測定・炭水化物カウント)を身につければ、
学校や仕事、スポーツ、妊娠出産まで安全に自由度の高い生活が十分に可能です。
とくに低血糖の予防とシックデイ(体調不良時)の対応は“事故を防ぐ鍵”。基礎インスリンは原則止めないなど、個々の状況に合わせて実践的にサポートします。」
0th CLINICでは、基礎-追加インスリン療法からインスリンポンプ(CSII)/AIDまで幅広く対応し、CGMを活用したデータドリブンな微調整を行います。日常生活では以下を重視しています。
- 炭水化物カウント(ICR/ISF)で食事・運動予定に合わせたボーラス調整
- 低血糖対策:就寝前の確認、アラート設定、ブドウ糖/グルカゴンの準備
- シックデイルール:測定回数増加、脱水予防、ケトン確認、基礎は中断しない
- 学校・職場・運転・旅行:共有メモと持ち物リスト、時差対応(ポンプ一時設定等)
- 妊娠計画:厳格な目標設定と合併症チェック、CGMの積極活用
0th CLINIC 日本橋 院長
医学博士(心臓血管外科学)
日本病理学会認定 病理専門医/元外科専門医/プライマリケア連合学会認定 プライマリケア認定医
総合診療・救急・内科・慢性疾患管理における診療経験10年以上
📚 1型糖尿病(Type 1 Diabetes)・診断と治療に関する科学的根拠と外部リンク集
🔬 公的機関・国際機関(患者向けの基本情報)
1型糖尿病の基礎(原因・症状・検査・治療の全体像)をわかりやすく解説している一次情報です。
🏛 学会・専門ガイドライン(診断・治療の標準)
- ADA/EASD コンセンサス(成人1型の包括管理):Diabetes Care 2021(本文) / Diabetologia 版
- NICE NG17(成人1型:診断・自己管理・インスリン):Type 1 diabetes in adults
- ISPAD(小児・思春期):ISPAD Clinical Practice Consensus Guidelines 2022
- 高血糖性危機(DKA/HHS)国際コンセンサス:Diabetes Care 2024
成人の1型管理はADA/EASD、イギリスではNICEが詳細。小児はISPADが推奨を提示、急性期(DKA)は国際コンセンサスが参照標準です。:contentReference[oaicite:1]{index=1}
📖 主要エビデンス(長期合併症と厳格治療)
- DCCT(1993, NEJM):強化インスリン療法は網膜症などの微小血管合併症リスクを大幅に低下。NEJM 本文
- EDIC 長期追跡:DCCTで得た良好な血糖管理の「遺産効果」が長期で持続。NEJM 2005/2008 ほか
厳格な血糖管理は微小血管合併症を抑制し、長期でも恩恵が続くことが示されています(DCCT/EDIC)。:contentReference[oaicite:2]{index=2}
🧪 テクノロジー(CGM・インスリンポンプ/AID)
- CGMの有効性(DIAMOND, JAMA 2017):MDIユーザーのHbA1c改善と低血糖低減に有用。JAMA 本文
- ハイブリッド閉ループ(Control-IQ など):成人・小児で目標内時間(TIR)改善、低血糖減少。NEJM 2019(成人) / NEJM 2023(小児)
CGMやAIDは血糖変動と低血糖の改善に寄与し、ガイドラインでも推奨度が高い領域です。:contentReference[oaicite:3]{index=3}
🧬 免疫療法(発症遅延の新展開)
- テプリズマブ(抗CD3):高リスク者で1型の発症を平均約2年遅らせたRCT。NEJM 2019
- UK規制動向:MHRAが2024年に英国初の承認を発表。MHRA リリース / NICE評価進行中(TA938 in development)。NICE in development
発症予防・遅延の時代が始まりつつあります。適応は限定的で、専門医と遺伝・抗体スクリーニングの枠組み内で検討されます。:contentReference[oaicite:4]{index=4}
🚑 急性合併症:糖尿病性ケトアシドーシス(DKA)
- JBDS(英国)成人DKAガイドライン・改訂2023:治療手順・点滴・インスリン投与を実装レベルで提示。PDF
- 国際コンセンサス:DKA/HHSの診断と初期管理の最新整理。Diabetes Care 2024
- シックデイルール(体調不良時):インスリンは原則中止しない/水分・糖質確保/ケトン測定。NHS London / TREND-UK
DKAは救急対応が重要。自己管理としての「シックデイ」は、低〜無インスリン状態を避けるための要点が整理されています。:contentReference[oaicite:5]{index=5}
🇯🇵 日本の公的情報・学会
- 日本糖尿病学会(JDS):診療ガイドライン・学術情報
- 厚生労働省 e-ヘルスネット:糖尿病・生活習慣の公的解説
日本語の基礎情報と最新動向の確認に。:contentReference[oaicite:6]{index=6}
🤝 生活・教育・支援(患者さん・ご家族へ)
学習リソースとコミュニティ支援は長期管理の要。学校・職場・運転・妊娠など生活場面別の実用情報が充実しています。
1型糖尿病の診療は個別化されたインスリン療法とテクノロジー(CGM/AID)、そして患者教育が三本柱です。急性期はDKAを見逃さず、体調不良時の「シックデイルール」を徹底することで重症化を防げます。必要に応じて、免疫療法による発症遅延など最新選択肢も専門医と検討しましょう。
関連コラム
ただいま準備中です。少々お待ちください。




